�����ϰ���������˯�ߺ�����ͣ�ۺ������ߵ�˯�������о�
�ִ����� 2000���9�ڵ�4�� ������ػ����о�
���ߣ��ຣӥ�����������ꡡ���㽣�������塡�·���־�ڡ�����ף���߰���
��λ����ž���һ���ҽԺ��ȫ�������������ģ����ա����ݡ�213003
�ؼ��ʣ������ϰ���������˯�ߺ�����ͣ�ۺ������ർ˯�������
����ժҪ:Ŀ�ġ�̽�־����ϰ��鷢������˯�ߺ�����ͣ�ۺ���(obstructive sleep apnea syndrome,OSAS)���ߵ��ٴ��ص㼰˯�������ı䡣��������420�������ϰ����߽��жർ˯��ͼ(PSG)��⡣�������18��OSAS����OSAS�ľ����߽��бȽϡ������OSAS�������˯�߱��ѡ�������˯���������֢״����OSAS����������(P��0.01)������OSAS��Ƚϣ�OSAS���Ѿ�����������ʱ�䡢I��˯�ߡ�����ָ������������ָ�����ߣ�������˯���٣�ҹ�����Ѫ�����Ͷȼ�Τ�ϼ��������ּ��٣��������ƽ��������ͣʱ���ӳ�(P����0.01)�����ۡ�OSAS�뾫��֢״������ء�ҹ��˯�߽ṹ���ҡ�����Ѫ֢������OSAS�鷢�����ϰ��IJ���������
������ͼ�����:R749�����ױ�ʶ��:A
�������±��:1007��5496(2000)09��1348��02
Polysomnographic studies in mental patients with obstructive sleep apnea syndrome
YU Hai-ying,CUI Shu,WANG Hong,et al
������The PLA 102nd Hospital,the PLA Mental Health Center,Jinangshu Changzhou 213003,China��
����Abstract�� Objective To explore the clinical characters and physiologic changes of sleep in mental patients with OSAS.Methods All night polysomnographic recodings were performed in 420 mental patients,18 OSAS patients were compared with 18 NOSAS patients matched.Results The incidences of snoring ,daytime lethargy ,choking during sleep and poor memory in 18 OSAS patient were higher than that in 18 NOSAS patients(P��0.01).Compared with 18 NOSAS patients ,awake time,number of arousals,Stage I sleep,apnea plus hypopnta index(AHI),Snoring index in OSAS patients increased higher(P�� 0.01);slow wave sleep,lowest SaO2 score and wechsler memory scale score in 18 OSAS patients decreased lower (P�� 0.01).maximum apnea time and mean apnea time were longer in 18 OSAS patient than that in 18 NOSAS patients. Conclusion There are significant correlation between OSAS and mental symptoms.Nocturnal disorders of sleep structure and hypoxenia may be a pathological foundation in mental patients with OSAS.
����Key words��psychosis;obstructive sleep apnea syndrome;polysomnography
����������1997��9�¡�1999��5�¶�420�������߽����˶ർ˯��ͼ(PSG)��飬�����18��������˯�ߺ�����ͣ�ۺ���(obstructivesleapapneasyndrome,OSAS)���ߣ��ֽ��й����ϱ������¡�
����1�������뷽��
����1.1������PSG����420�����߾�Ϊȫ�������������ĵ�סԺ������������Ϸ����й��������������ϱ���2������(CCMD��2��R)�����ʼ��������10��(ICD��10)��������Ϊ�ϰ����ࡣ�����18��OSAS���ߡ����о������֢11�������֢2��������֢5������10����Ů8��������33��75�꣬ƽ��(49��10)�ꡣ����ֲ�30��40��3����40��50��5����50������10����18����8��Ϊ����ʵ��ǰδ������ҩ���10����ͣҩ3��14d�����ʵ��(����2�����֢ͣҩ3d��5���������֢ͣҩ7d��3������֢ͣҩ14d)��ѡ��18����OSAS�ľ�������Ϊ���գ�������֡����䡢�Ա����OSAS����ƥ�䡣Ϊ��������ʵ�����Ŀɿ��ԣ�������ʵ��ǰͣ��ҩ���Ҳ��OSAS�����ơ�����ʵ���������ޣ�δ����ƥ������������顣
����1.2�������ð�ŵ����˾������P��D9600�Ͷർ˯���ǽ���˯��������⡣ȫҹ7��8h����ͬ����¼�Ե�(C3��A1��C4��A2)���۶����硢�ڱ��������������ظ�ʽ�������ȡ�Ѫ�����Ͷ�(SaO2)���ĵ�ͼ��������Ѫѹ�ȹ�11��ָ�ꡣ���ս�ȫ����¼�ط��Զ������������پ�����������˶Ծ�����ȫ�������߾���ƽʱ����ϰ������9��30��10��00��ʵ���ҡ���һ��Ԥ˯������Ӧ�������ڶ������õ缫������PSG��顣˯�߷��ڰ�Rechtschaffen����ı�����[1]����ȫҹƽ��ÿСʱ��ͨ��������˯�ߺ�����ͣ�����ܺ�(��������ָ��AHI)�ﵽ5�����ϻ�ȫҹ�ܺͳ���30�����ϣ�������Ϊ˯�ߺ�����ͣ�ۺ���[2]�����æ�2���飬t���鼰��ؼ��鷽������ͳ�ƴ�����
����2�����
����2.1OSAS������OSAS�黼��OSAS�ٴ�֢״�Ƚϼ���1��
������1����OSAS�ٴ�֢״�Ƚ�n(��)
| ��� |
n |
˯�ߴ��� |
˯�߱��� |
������˯ |
������� |
���س��� |
| OSAS |
18 |
17(94) |
8(44) |
12(67) |
16(89) |
8(44) |
| ��OSAS |
18 |
2(11) |
0(0) |
3(17) |
5(28) |
3(17) |
����ע����P��0.01
������2������˯�߸����������Ƚ�(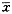 ��s)
��s)
| ��Ŀ |
OSAS��(n=18) |
��OSAS��(n=18) |
| TSA(min) |
365.2��31.6 |
378.3��41.2** |
| AT(��) |
11.4��2.9 |
8.9��2.4* |
| ATA(min) |
104.1��31.7 |
48.6��18.8* |
| S1(��) |
21.8��2.8 |
15.3��1.8* |
| S2(��) |
61.6��12.3 |
60.5��15.4** |
| S3S4(��) |
6.1��1.6 |
10.3��1.9* |
| RT(��) |
9.3��2.1 |
14.4��3.8* |
| �������ͣʱ��(s) |
59.2��11.6 |
15.3��5.6* |
| ƽ��������ͣʱ��(s) |
22.6��9.6 |
7.3��3.6* |
| ���SaO2(��) |
99.6��0.5 |
99.5��0.6** |
| ���SaO2(��) |
71.8��9.8 |
86.6��4.5* |
| ����ָ�� |
79.8��12.8 |
2.2��0.8* |
| AHI |
16.9��4.3 |
1.3��0.9** |
����ע��TSA��˯��ʱ�䣻AT���Ѿ�������ATA���Ѿ�ʱ�䣻S1��I��˯�ߣ�S2������˯�ߣ�S3S4��������˯�ߣ�RT�������۶��ڡ���*P��0.01,**P��0.05����OSAS��Τ�ϼ���������48��88�֣�ƽ��(59��21)�֣���OSAS��Τ�ϼ���������76��91�֣�ƽ��(87��11)�֣����龭t���飬����������(t=4.81,P��0.01)�����س�����ָ���س���(���ߣ�105)����ı����������ߵĵ�λΪcm��
����2.2OSAS������OSAS��˯�߸����������Ƚϼ���2��
�����ɱ�2�ɼ�������OSAS��Ƚϣ�OSAS��AT��ATA��������(P��0.01),S1(��)����(P��0.01)��S3S4(��)��RT(��)����(P��0.01)�����ƽ��������ͣʱ���ӳ�(P��0.01)�����Ѫ�����Ͷ��½�(P��0.01)��AHI������ָ��������(P��0.01)��
����2.3OSAS������ؼ����ؼ���OSAS������䡢���̡����ء����ߡ�Τ�ϼ������������������������ؼ�����������������������ͣʱ��������(r=0.65,P��0.01),Τ�ϼ�����������AHI�ʸ����(r=��0.67,P��0.01)�⣬������������ԡ�
������3������
����OSAS������˯��ʱ�����������������������������˯�ߺ�����ͣ�����ɴ˲����ĵ�����̼��Ѫ֢������������ٴ����ֵIJ�������������ɲ�������֪�ı估�����쳣������ʱ�������Ժ���˥�ߣ����˯�������[3]�����ǵ�ʵ�����������OSAS��Ƚϣ�OSAS��������ԣ�����ָ������(P��0.01)��˯�߱��ѡ�������˯�������½�֢״����(P��0.01)��Τ�ϼ��������ֽ���(P��0.01)��˯�����������ͣʱ�估ƽ��������ͣʱ����ӳ�(P��0.01)�����������ͣ�����REM��(��12����ռ67��)��AHI����(P��0.01);AT��ATA����(P��0.01)��S3S4��˯����(P��0.01)�����Ѫ�����ͶȽ���(P��0.01)�����Ѫ�����Ͷ�13��(72��)������REM�ĺ�����ͣ�¼��С���Щ��������ױ�������һ�¡�����˯�߲������쳣�ı������������˯�����롢ע���������С��������(Τ�ϼ���������59��21)����Ҫԭ��[4]������Ѫ֢��ʹ������ϵͳ��������ѪҺ����ѧ�����ܵ�Ӱ�졣Findley���о��������е���Ѫ֢��OSAS������û�е���Ѫ֢��OSAS������֪�����������ԣ���֪�����ij̶��벡��ҹ��Ѫ�����Ͷȳ����Ե������[5]������֢״��OSAS��������Ҫ֢״֮һ�����������������ǡ��ɲ���ƫִ��֢״���ԡ�Kales�ȶ�50��OSAS����Ӧ�������մ������������(MMPI)���в��ԣ�������56���IJ�����������35�����ɲ���295��ת�����֢[6]������鷢OSAS�ĸ��ྫ�����У�������֢��OSAS���������(15��)�����֢��֮(11��)���������֢���(3��)���������ױ�����������OSAS����ľ���֢״��һ��[7]�����⣬�ڱ���OSAS�����У��������������ͣʱ�������أ���ʾ������OSAS������������ͣʱ���������������Σ�գ�Τ�ϼ�����������AHI�ʸ���أ�˵��AHIԽ�ߣ�OSAS֢״Խ�ضԼ������Խ��
���������ױ�����������������ѹͨ�����ƺ��SAS���ߣ�����书�ܼ����������ǵ�֢״�������Ժ�ת[8]�����ӵ��ʲ�������OSAS��������������Ҫ����[9]��������2��OSAS���ߣ�ת��ٿ����ƺ�OSAS֢״������֢״�����Ժ�ת��
���������о���������OSAS�ľ������������Ե�˯�߽ṹ���Ҽ�ҹ�����Ѫ֢������Щ�����仯�������������ؾ���֢״�IJ��������������������ش��������֡�˯���б��ѡ������½��Ⱦ����ߣ�Ӧ������PSG��⣬��ȷ���Ƿ�ΪOSAS���ߡ�һ��ȷ���ʱ���и�Ԥ���ƣ������ܻ���OSAS֢״������OSAS�����Σ�գ����������ھ���֢״�Ļ��⡣
��������飺�ຣӥ(1964��)���У��Ϻ�����������ҽʦ�����Σ��о�������ѧ�ٴ���˯��ҽѧ��
�����ο����ף�
����[1]Recheschaffen A.A manual of standardized teminology:techniques and scoring system for sleep stage of human subjects[M].Los Anyeles:UC TA,Brain Information Service/Brain Research Institute,1968.1�� 13
����[2]Guilleminault C.Clinical features and evaluation of obstructive sleep apnea[A].In:Kryger MH,eds.Principles and practice of sleep medicine [M].Philadelphia:Saunders,1989.552�� 558
����[3]����.�ڿ��ٴ����չ[M].�������й�ҽҩ�Ƽ������磬1989.30��34
����[4]��ϯ�䣬�����ƣ��̰��ģ���.������˯�ߺ�����ͣ�ۺ���[J].����ҽѧ��1991��13(1)��9��11
����[5]Kreusal MP,Pappagiahopouloy P,Hog K,et al.Reversible depression of ventilation and cardirascular function by ventriculocisternal perfusion with gamma aminobutgric acid in dogs[J].Am Rev Respir Dis,1986,133: 1 024�� 1 028
����[6]Kales A,Caledwell AB,Cadieax RJ,et al.Severe obstructive sleep ap-nea-�� associated psychopathology and psychosocial consequences[J].J Chron Dis,1985,38:427�� 431
����[7]Mosko S,Zetin M,Glen S,et al.Self-reported depressive symptomatology, mood ratings and treatment outcome in sleep disorders patients[J].J Clin Physiol,1989,45:51�� 55
����[8]�����Σ����꣬�ݾ�������.SAS��������������ѹͨ������ǰ�����������ı�[J].�ִ�������2000��4(6)��840��84
����1[9]�����ԣ���ѧ�����߷�ͩ.�����Ժ�����ͣ�ۺ������˶��Ʒ�[J].�ִ�������2000��4(5)��739
�ո����ڣ�2000��05��23