胃癌全胃切除术后消化道重建术式的演变及现状
中国肿瘤临床1999年第26卷第2期Vol.26No.2 1999
尹健 郝希山 柳建中
关键词:胃癌 全胃切除 消化道重建术
全胃切除术主要用于治疗胃部的恶性肿瘤。由于全胃切除破坏了消化道的连续性和完整性,丧失了胃的贮存、混合食物及分泌消化液的功能,影响了食物的摄入及消化吸收,往往造成术后营养不良,并且常引起诸如进食困难、反流性食管炎及倾倒综合征等后遗症(目前称为无胃综合征),可导致患者工作及生活能力的丧失,严重者可危及生命。为减少术后并发症,提高生活质量,近百年来各国学者设计并创用了各种消化道重建术,迄今已有50余种。
1 全胃切除术后消化道重建方式的历史演进[1] 见图1。1897年Schlatter首次为1例56岁女性胃癌患者行全胃切除并在结肠前应用空肠袢与食管做侧-端吻合术。次年Brigham也为1例66岁女性胃癌患者施行全胃切除,并用十二指肠与食管做端-端吻合。他们分别用两种不同的术式成功地完成消化道重建。术后患者的一系列病理生理变化使术者认识到全胃切除不仅是个复杂的外科技术问题,而由于无胃所致的后遗症和营养障碍可能更为重要。因而,对术后消化道重建方式几经改进。
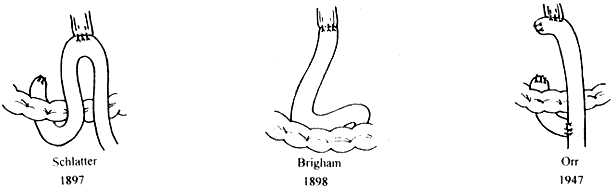
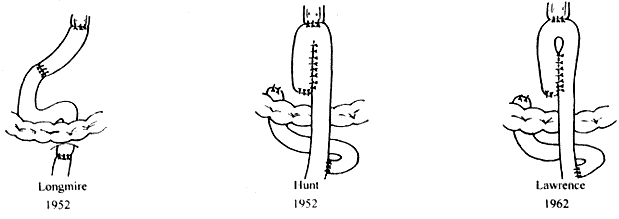
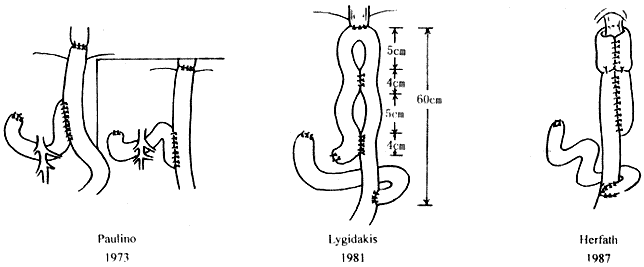
图1 全胃切除术后不同的消化道重建术式
反流性食管炎是全胃切除术后主要后遗症之一,1947年Orr用带有Roux-en-Y肠袢的食管空肠吻合术,将输入肠袢中的碱性消化液转流至输出肠袢,以避免带有强烈刺激性的液体反流入食管。1956年Scott和Weidner通过实验证实在Roux-en-Y术式中失功肠袢的长度超过40~45cm则碱性液体分流更趋完善。
1952年Longmire和Beal提出用一段空肠插在食管和十二指肠之间,并且以这种形式重建消化道取得了比其它术式更好的效果。同时他们指出该方法将摄取的食物直接送入十二指肠似乎对食物的消化和吸收更合乎生理。
与Longmire等人提出空肠间置术的同时,Hunt提出应用Roux-en-Y术式的远侧空肠支构成一个囊袋。1956年Lima-Basto对用Hunt术式重建消化道的患者做钡餐检查,观察到空肠输出袢处有“类幽门”作用,证实Hunt空肠袋有储存功能。1973年Paulino在空肠输出袢大约距食管空肠吻合口下方25cm处用近侧空肠和空肠输出袢之间行侧-侧吻合构成肠袋。1981年Lygidakis将Hunt-Lawrence食袋长的侧-侧吻合改为两个间距相等,长为4cm的侧-侧吻合口,使储器成“8”字形。1987年Herfath采用空肠折叠术改良Hunt-Lawrence食袋,使吻合口夹在空肠输入和输出肠袢中,形若“三明治”状。
2 全胃切除术后消化道重建的常见术式(图2)
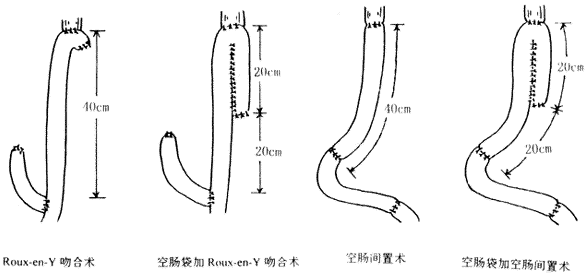
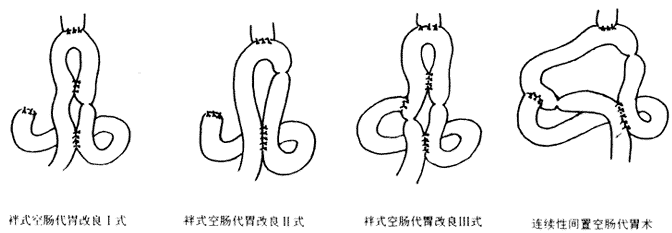
图2 全胃切除术后常见消化道重建术式
2.1 Roux-en-Y吻合术(RY)[2] 即全胃切除术后在屈氏韧带下20cm处切断空肠,将远端空肠经结肠后提起,与食管下端吻合,近段空肠在距食管空肠吻合口下40cm处与远段空肠行端-侧吻合,十二指肠近端关闭。此法减少了碱性肠液的反流,但代胃的单腔空肠段食糜容量较小,食后易胀饱且排空较快,十二指肠被旷置。
2.2 Roux-en-Y加袋术(RYP)[2]
即全胃切除术后在屈氏韧带下20cm处切断空肠,远段空肠断端关闭,并经结肠后提起,于距断端20cm处将其对折行侧-侧吻合,由此形成Hunt-Lawrence袋。食管末端与空肠袋顶点吻合。在吻合口下方40cm处将近段空肠与远段空肠行端-侧吻合,十二指肠近端关闭。此术式稍复杂,优点是增加了食糜的容量,同时延缓了食糜的排空时间。缺点是食糜不经过十二指肠。
2.3 空肠间置术(JI)[3] 即全胃切除术后在屈氏韧带下20cm及60cm处切断空肠,将这段带蒂游离空肠吻合于食管末端和十二指肠近端之间,再将近段空肠与远段空肠行端-端吻合。该术式解决了食糜流经十二指肠的问题,使食糜与胆汁、胰液充分混合接触,但食糜容量较小。
2.4 空肠间置加袋术(JIP)[2] 即全胃切除术后在屈氏韧带下20cm及80cm处切断空肠,将该带蒂游离肠段近端关闭,并距近端20cm处对折,行侧-侧吻合,远侧断端与十二指肠行端-端吻合,食管与空肠袋顶点吻合,再将近段空肠与远段空肠行端-端吻合。此术式不仅食糜容量大,而且解决了食糜流经十二指肠的问题,但术式较为复杂。
除以上四种常用消化道重建术式以外,一些学者在原有术式基础上加以改进,提出一些新的术式。
2.5 袢式空肠代胃改良术[4] I式 用7号线结扎阻断原袢式空肠代胃的升支。此法对防止反流性食管炎效果良好,但食糜容量相应减少。
II式 此法将代胃空肠袢加长一倍,将其分别行两个侧-侧吻合,在两者之间的升支予以结扎阻断。本术式不仅增加了食糜的储存功能,同时延缓了排空时间,防止了反流性食管炎,但十二指肠仍被旷置。
III式 在改良II式的基础上,将十二指肠断端与代胃肠袢支结扎处的上方行端-侧吻合。此法除具有改良II式的优点外,更重要的是使食糜流经十二指肠正常生理通道。另外,代胃的空肠保持原有连续性,不需切断肠管,因此不仅减少术中污染,同时具有良好的血运,防止或减少吻合口瘘的隐患。
2.6 连续性间置空肠代胃术
即全胃切除术后在屈氏韧带下方40cm处行食管空肠端-侧吻合,输出支肠段距该吻合口35cm处与十二指肠行侧-端吻合,空肠十二指肠吻合口下方约5cm处与屈氏韧带下方20cm处行空肠侧-侧吻合,分别于输入支肠段距食管空肠吻合口5~7cm处及输出支肠段距空肠十二指肠吻合口远侧2cm处用丝线予以结扎,并使结扎松紧适度,既能完全阻止肠腔内容物通过,又不损伤肠壁内神经血管功能。该术式主要具有以下优点:1)构建了一个食袋,减慢了食糜进入十二指肠的速度;2)保持摄入食物通过十二指肠;3)有效地避免了反流性食管炎等后遗症的发生;4)不需切断肠管,因此术中污染少,肠管血运良好,减少了吻合口瘘的隐患;5)手术操作简便省时。
3 全胃切除术后消化道重建术式与术后功能及营养状态
目前全胃切除术后消化道重建的术式多种多样,对其评价主要依赖以下指标:1)症状:包括反流性食管炎、食后饱胀、恶心呕吐、食欲下降、进食困难、腹痛腹泻及非特异性不适;2)进食量:一般用术后进食占术前正常时进食的百分比来表示;3)体重:一般用术后体重占术前正常时体重的百分比来表示;4)喂养效率[5]=体重增长/日进食量,而后者为总进食量/喂养天数;5)代胃的储存功能:采用有放射标记的固体、半固体、液体食物做饮食实验;6)口服葡萄糖耐量实验(OGTT);7)血浆营养参数:包括总蛋白、白蛋白、总胆固醇、运铁蛋白、血清铁、钙等;8)全血细胞计数;9)PNI(Onodera's prognostic nutritional index)=10(Alb)+0.005(Lymph.c),其中Alb是血浆白蛋白,Lymph.c是周围血淋巴细胞计数。由于各种术式各有利弊,因而采用何种术式最为理想尚无定论。对于是否需要代胃、十二指肠通路的必要性等问题都存有争议。
3.1 消化道重建是否需要代胃
全胃切除术对患者的营养性后果以及病理影响,证实了增加患者食物摄入对改善患者状况、维持和增加体重的可能性和重要性[6]。多数学者[1]认为“代胃”能很快使患者适应“无胃”情况,迅速提供足够的储存功能,为短期内恢复和增加体重创造条件,所以即使不能预期患者有过长的生存期,如果客观条件允许,建造空肠“代胃”也是可取的。Niebel等[7]曾做了一系列试验,研究大鼠行RY和RYP后的行为,认为后者进食多,体重增加快,大便基本正常,故而RYP是更近生理的吻合。Buhl等[8]比较了RY、RYP和远端胃大部切除术后认为,就术后功能和生活质量而言,RYP与远端胃大部切除没有什么区别。因此,为提高术后患者的生活质量而放弃全胃切除对胃癌的根治是错误的,全胃切除术后选择加袋的手术是比较理想的。DelGaudio等[9]认为全胃切除术后,代胃空肠间置于食管和十二指肠之间,间置肠段的血供及神经支配的完整性有保障,这样可保留运动及部分消化功能,术后并发症少,可贮存食物,并可具有基本正常的饮食习惯,通过随访,术后功能及营养状态令人满意,故而JIP比JI好。这一结论与Schmitz[10]对两者比较的研究结果一致。Stier等[11]对比JIP与JI,认为两者均较生理情况下排空快,但前者较后者排空慢,且个人状况更好。Min等[12]曾做动物试验,将大鼠分为RY、RYP、JI、JIP4组,其观测结果表明,附加了代胃的大鼠比同一种手术无代胃的大鼠观测情况明显要好,且JIP在所有术式中效果最好。Nakane等[2]在能够行根治术的患者中随机施行了RY、RYP、JIP三术式,得出结论,施行了RY的患者,术后1~2年进食量才可达到术前正常时的80%;而施行RYP的患者,餐后症状则很少见,术后短期内食量即可明显增加,故认为RYP优于RY。
对“代胃”持否定意见者认为代胃增加了手术的复杂性,且对术后远期观察结果分析,代胃与无代胃患者在营养状态和生活质量方面均有明显改善,两者之间无显著差异。Almeida[13]对行RY、RYP等术式的患者随访得出结论:RY可有效地预防反流性食管炎,术后12~132个月体重增加4.5±2.4kg,而新建代胃并无显著优越性,故认为简便的RY是胃癌全胃切除术后最合适的方法。陈福谦等[14]对P形代胃与RY进行观察对比,发现前者进食量减少,并且上腹部饱胀、嗳气和反流性食管炎等症状增多(称为P形胃囊代胃综合征),与RY术式相比具有显著差异,并指出其机理主要是由P形胃囊引起,与空肠-空肠吻合所用的输出输入空肠袢肠管长度和吻合方式无关。综上所述,全胃切除术后建立一个有充分贮存功能的代胃储袋是必要的,以使患者术后短期即可获得较好的营养状态和生活质量。但越是复杂的手术操作和长时间的手术,就越增加了手术的危险性和术后并发症。简化代胃手术实有必要[15]。
3.2 消化道重建术中十二指肠通道的必要性
带血管蒂的单管或双管空肠间置于食管与十二指肠之间,使食糜通过十二指肠,可刺激十二指肠分泌促胰酶素(Secretin)和缩胆囊胰酶素(CCK-PZ),促使胆囊收缩,胆汁排入肠道及胰液胰酶分泌,并使之与食糜充分混合,有利于消化及胰岛分泌,促进碳水化合物吸收。王忠裕等[16]报道远侧胃切除BillrothⅡ式胃肠道重建术后近期患者CCK分泌对脂餐的反应远远低于正常人。其原因为十二指肠被旷置,脂餐诱导的CCK合成与分泌减少,因此采用BillrothⅠ式行胃肠道重建更加符合胆道生理,对于改善术后胆汁淤滞,减少胆囊结石患病率可能都会大有裨益。柴田纯祐等[17]对比回结肠间置术与RY,前者可完全防止反流性食管炎且症状少,故认为回结肠间置术优于RY。LiDestri等[5]用雄性大鼠进行实验,结果完全经十二指肠的JI组各项指标(体重增长、日进食量、喂养效率及血浆白蛋白水平)优于部分或不经十二指肠通道组。这种差异在术后18周具显著统计学意义。Schwarz等[18]比较JIP、RYP和RY,术后6个月JIP组生活质量、体重增长以及胃肠激素的生理调节均显著优于另两组,且JIP组无葡萄糖耐量异常,故作者认为如果估计患者术后可以存活6个月,则应实施JIP。
然而,Herfarth[1]指出全胃切除术后即使十二指肠被隔离,仍能通过肠体液调节机制,维护消化吸收的正常进行。Sakamoto[19]报道胃切除术后脂餐诱导的NT分泌增多,是由于来源于胃窦的SST缺乏,丧失了其对NT分泌的抑制作用所致。Fuchs等[20]对比JIP和RYP,两者手术时间、死亡率、术后并发症无显著差异,从长期功能评价方面讲,两者体重、Visick评分、Spitzer指数亦无显著差异,故作者认为胃癌全胃切除术后利用JIP重建十二指肠通路并不优于目前广为应用且操作简便的RYP。
目前对于全胃切除术后消化道重建不经十二指肠的术式,术后短期内是否能形成完善的体液调节机制,满足消化吸收的需要,尚无定论。普遍的看法是保持摄入食物通过十二指肠更符合生理,有利于营养物质的消化吸收。
4 结语
全胃切除术后营养状况的下降应归因于食物摄取不足及消化吸收不良两大因素。前者主要由于食物储器的丧失、进食困难与反流性食管炎等后遗症所致。后者主要由于胃消化酶丧失[21]、原发性或继发性胰腺外分泌功能不全[22,23]、上段小肠排空过快[24,25]、胆胰失同步化[26]、上段小肠细菌过度繁殖[24]几方面原因所致。因而全胃切除术后消化道重建应该尽量满足:⑴构建一个食物储器,并减慢食糜进入小肠的速度;⑵阻止十二指肠分泌物反流入食管;⑶保持摄入食物通过十二指肠;⑷手术操作简便,减少手术创伤。
作者单位:天津医科大学附属肿瘤医院(天津市300060)
参考文献
1 朱寿柱.全胃切除术后的代胃问题.普外临床,1990;5:285
2 Nakane Y,Ojumura S,Akehira K,et al.Jejunal pouch reconstruction after total gastrectomy for cancer.A randomized controlled trial.Ann Surg,1995;222: 27
3 Maingot R.Abdominal Operation.HK Lewis and Co.Itd,Lodon,1995
4 王家仓,郭建生,王殿昌,等.全胃切除术后消化道重建方式的分析(附220例报告).中国肿瘤临床,1995;22: 730
5 Li Destri G,Trombatore G,La Greca G,et al.Total gastrectomy: Nutritional status after different reconstruction techniques.An experimental study.J Surg Oncol,1992;49: 98
6 Jensen MB,Hessov I.Randomized to nutritional intervention at home did not improve postoperative function,fatigue or well-being.Br J Surg,1997;84:113
7 Niebel G,Beese G,Eggert F,et al.Postoperatives Verhalten der gastrektomierten Ratte im Open-Field nach Roux-Y-Rekonstruktion mit und ohne Pouch.Zentralbl Chir,1994;119:911
8 Buhl K,Lehnert T,Schlag P,et al.Reconstruction after gastrectomy and quality of life.World J Surg,1995;19:558
9 Del Gaudio A,Marzo C.Interposition of the first jejunal loop for reconstruction after total gastrectomy.Int Surg,1991;76:91
10 Schmitz R,Moser KH,Treckmann J.Lebensqualität nach prograder Jejunuminterposition mit und ohne Pouch: Eine prospektive Studie bei Magencarcinompatienten zur Frage des Reservoirs als Rekonstruktion- sprinzip nach totaler Gastrektomie.Chirurg,1994;65:326
11 Stier A,Hölscher AH,Schwaiger M,et al.Jejunumpouch nach totaler Gastrektomie-Klinische und szintigraphische Untersuchungen zu Funktion und Befindlichkeit.Zentralbl Chir,1994; 119:838
12 Min JS,Choi SH,Noh SH,et al.Nutritional effects according to reconstructional methods after total gastrectomy.Yonsei Med J,1995; 36:9
13 de Almeida AC,Santos NM,Aldeia FJ.Total gastrectomy for cancer: Is reconstruction or gastric replacement reservoir essential?World J Surg,1994;18:883
14 陈福谦,吴松熙.胃癌全胃切除Roux-Y与空肠P形代胃术的评价.医师进修杂志,1993;7:37
15 彭德恕,陈佳平,郑吉祥,等.全胃切除后消化道重建术式的探讨.实用外科,1994;14:124
16 王忠裕,吴蓉,殷朔,等.脂餐对远端胃切除术后病人血清胆囊收缩素的影响及其意义.实用外科,1997;17:35
17 柴田纯祐,小玉正智,川口晃,等.胃全摘後后の回结肠にょる再建术.临外,1993;48:169
18 Schwarz A,Bü chler M,Usinger K,et al.Importance of the duodenal passage and pouch volume after total gastrectomy and reconstruction with the Ulm pouch: prospective randomized clinical study.World J Surg,1996;20: 60; discussion 66
19 Sakamoto T,Miyata M,Izukura M,et al.Role of endogenous somatostatin in postprandial hypersecretion of neurotensin in patients after gastrectomy.Ann Surg,1997;225:377
20 Fuchs KH,Thiede A,Engemann R,et al.Reconstruction of the food passage after total gastrectomy: randomized trial.World J Surg,1995;19:698; disscution 705
21 Carriere F,Barrowman JA,Verger R,et al.Secretion and contribution to lipolysis of gastric and pancreatic lipases during a test meal in humans.Gastroenterology,1993;105:876
22 Friess H,Böhm J,Malfertheiner P,et al.Exokrine Pankreasinsuffizienz nach Gastrektomie:Eine primäre Funktionsstö-rung.Chirurgische Gastoenterologie,1994;10:324
23 Köhler H,Schafmayer A,Peiper HJ.Die sekundäre exokrine Pankreasinsuffizienz nach Magenresektion.Pankreas Diagnostik,Therapie.Freiburg:S.Karger Gmbh,1992: 547
24 Armbrecht U,Lundell L,Lindstedt G,et al.Causes of malabsorption after total gastrectomy with Roux-enY reconstruction.Acta Chir Scand,1988;154:37
25 Brägelmann R,Armbrecht U,Rosemeyer D,et al.Nutrient malassimilation following total gastrectomy.Scand J Gastroenterol Suppl,1996;218:26
26 Armbrecht U,Brägelmann R,Baumgart I,et al.Fecal chymotrypsin output in relation to fecal fat after partial and total gastrectomy.Gastroenterology,1994;106:A219
(1998-05-13收稿 1998-06-19修回)
韩豫生 校对