���Ľڡ�����������ٴ�����������
�������������Ǵ��ӹ��й���������ʼ��̥�����Ϊֹ���������̡����䷢��ǰ����������һЩԤʾ�и����ý��ٲ���֢״����Ϊ�������ס�
����һ����������
����(һ)�����ɹ�����������δ�������и������ֲ����ɹ��������ص�����������������ʱ��̣�������30�룬�Ҳ����ɣ�ǿ��Ҳ�������ӡ�����ҹ����֣��峿��ʧ�������ܲ��湬������ʧ�����ţ��������������䷢����
����(��)�ϸ����ɸС������������ϸ����ɸ�,��ʳ����,�������,ϵ��̥��¶����������,ʹ�ӹ����½���Ե�ʡ�
����(��)Ѫ�Է�����ڷ��俪ʼǰ24��28Сʱ�����������ڿڸ�����̥Ĥ��ô����ӹ��ڷ��룬ëϸѪ�����Ѷ��������ų�����ѪҺ�������ڹ����ܿ�ʼ�����ӹ�������ԭ�е�ճҺ˨������ѪҺ�����ų�����Ϊ���졣�Ƿ��伴����ʼ��һ���ȽϿɿ�������
���������ٲ�
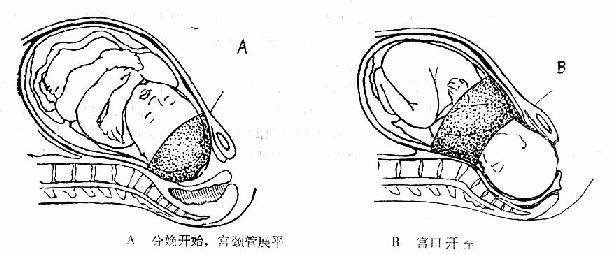
�����ٲ���ʼ����Ҫ��־Ϊ�й���������ǿ���ӹ�����������30�����ϣ���Ъ5��6�������ң�ͬʱ����������ӹ�����չƽ���ӹ��������ź���¶���½���
�����������̷���
��������ȫ�����Ǵӹ��ɹ�����ʼ��̥��̥�����Ϊֹ������ܲ��̡��ٴ���һ��������Ρ�
����(һ)��һ���̣����������ڣ���ָ�Ӽ�Ъ5��6���ӵĹ��ɹ�����ʼ�����ӹ����ڿ�ȫ�����������ӹ����Ͻ������Ž�����Լ��11��12Сʱ�����������ӹ����ɣ����ŽϿ죬Լ��6��8Сʱ��
����(��)�ڶ����̣�̥������ڣ���ָ���ӹ����ڿ�ȫ��̥�������������Լ��1��2Сʱ��������һ�������Ӽ�����ɣ���Ҳ�г���1Сʱ�ߡ�
����(��)�������̣�̥������ڣ���ָ��̥�������̥�������Լ��5��15���ӣ�ͨ��������30���ӡ�
�����ġ���һ���̵��ٴ�����������
����(һ)�ٴ�����
����1�����ɹ��������̿�ʼʱ���ӹ�������������Ъ�ڽϳ���Լ5��6���ӣ�����ʱ��϶̣�Լ30�롣���Ų��̽�չ����Ъ���̣�Լ2��3���ӣ�����ʱ�佥����Լ50��60�룬��ǿ�Ȳ������ӡ������ڽ���ȫʱ��������Ъ��1���ӻ��Գ�������ʱ��ɴ�1�������ϡ�
����2.�������š���������Ƶ�Ҳ�����ǿʱ����ͨ���ز�������������ȷ���������ų̶ȡ��������ڹ�����ǣ���Լ���Ĥ�һ�̥��¶����ǰ����ͻ���������£�������չƽ�����ţ���Ϊ�ӹ��¶ε�һ���֣�ͼ58���������ڿ���������ٶȼӿ졣�����ڿ���10cm���ң������ڿ�ȫ������ڶ����̣��ӹ����ڱ�Ե��ʧ��
����3��̥ͷ�½���ͨ���ز������������ж�̥ͷ��͵�IJ�λ��̥ͷ�½��̶ȳ�Ϊ�����ܷ������������Ҫ��Ŀ��
����4.��Ĥ������ʱ���ӹ�ǻ�ڵ�ѹ�����ߣ�̥��¶���½�������ˮ���Ϊǰ���������֣�����¶��ǰ�����ˮ�����࣬Լ100ml����ǰ��ˮ���γ�ǰ��ˮ���ҳ�̥����������������ǿʱ��ǰ��ˮ�ҵ�ѹ�����ӵ�һ���̶ȣ�̥Ĥ���ѳ���Ĥ����Ĥ������ӹ����ڽ���ȫʱ��
ͼ58 �ӹ��¶� ������
����(��)�۲���̽�չ������
����1.Ӧ���ݲ���������������´����������Ͻ���Ӧ�Ȳ�̥λ������������ӹ��п�����������¶���ĸߵͣ�ͬʱҪ�˽�̥�����μ������������������״���ȡ�Ȼ���������������������һʱ�в�������ߣ�Ӧ���Ƚ�ȫ��ļ�飺���Ѫѹ�����ķΡ���һ������̥λ����̥�ģ���Ҫʱ�����ȡ�һ�����������δ��ȫ�����������ڿ�����4cm�����ߣ���������������
����2.����
����(1)Ѫѹ����һ���̣�����ʱѪѹ������0.65��1.3KPa(5��10mmHg),��Ъ�ڻָ���Ӧÿ4��6Сʱ����һ�Ρ�����Ѫѹ���ߣ�Ӧ���Ӳ�����������������Ӧ������
����(2)�ű㡡�ٲ���Ӧ��������ÿ2��6Сʱ����һ�Σ�������׳�ӯӰ���ӹ�������̥ͷ�½�����̥ͷѹ���������������߱�Ҫʱ���Ե��������������Ų���4cm���������������Ų���2cm��Ӧ�������ˮ�೦�������ڷ���ʱ�ű���Ⱦ���೦����ͨ���������ô̼����������ٲ��̽�չ����̥Ĥ������������Ѫ����¶��δ�νӡ�̥λ�쳣�����ʹ���ʷ��������ǿ����ʱ�伴�����估���ಡ���ߵȾ����˹೦��
����(3)��ʳ���������������ϴ�������������ν�������������������ʳ���ע�������㹻ˮ�ݡ����ܽ�ʳ�߱�Ҫʱ������Һ��
����(4)�����Ϣ���ٲ�������ǿ��δ��Ĥ���������ڻ���ܴٽ����̽�չ�������������ڽ���ȫ�����������ڿ���4cm��Ӧ�Դ��������������λ������̳���������Ϣ���ѣ�Ӧ�������Ա�֤����������������
����(5)����������꾻��ë��
����3�����̹۲�
������1���ӹ���������������������Ա���ַ����и������ϣ�����ʱ�ӹ��岿¡���Ӳ����Ъ���ɳ۱�������ʱ�����۲칬��ʱ�䡢ǿ�ȡ������Լ���Ъʱ�䣬�����Լ�¼����̥�������ǵĹ������ߣ����Կ�������ǿ�ȡ�Ƶ�ʺ�ÿ�ι�������ʱ�䣬�ǽ�ȫ��ط�ӳ�����Ŀ�ָ�ꡣ����ʱ�и�������ţ����в�����Ӧָ���и��ڹ���ʱ�����������˫�������¸������Լ���ʸС�
������2��̥�ġ�̥�ķ�Ӧ̥���ڹ��ڵ���������̿�ʼ��DZ����ÿ1��2Сʱ��һ��̥�ģ������Ծ��ÿ15��30������һ�Σ���̥��Ӧ���ӹ�������Ъ���������̥����ÿ����120��160�Ρ���̥���ʵ���120�λ����160�Σ�����ʾ̥�����ȡ���̥�������ǵ�̥�����ߣ����Կ���̥���ʼ������ӹ�����ʱ�й�ϵ��
����(3)�������ż�̥ͷ�½�������ͼ��ͼ59�����ٲ�ʱ�䣨Сʱ��Ϊ�����꣬�Թ������ų̶ȣ�cm��Ϊ����������̥࣬ͷ�½��̶����Ҳ࣬���������������ߺ�̥ͷ�½���������ͼ�����Բ��̽�չ��������˽⡣��ǹ����������ߺ�̥ͷ�½����ߣ��Dz���ͼ������Ҫ��������ܴ������̽�չ�������ָ�����̵Ĵ������˽�����ż�̥ͷ�½����ɡ�
ͼ59 �� �� ͼ
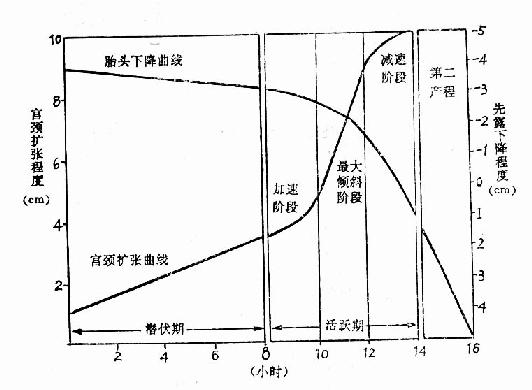
���������������߽�һ���̷�DZ���ںͻ�Ծ�ڡ�DZ������ָ���ٲ�����ɹ�����ʼ����������3cm������ƽ��ÿ2��3Сʱ����1cm��Լ��8Сʱ�����ʱ��Ϊ16Сʱ������16Сʱ��ΪDZ�����ӳ�����Ծ����ָ���ڿ���3cm�����ڿ�ȫ������Լ��4Сʱ�����ʱ��8Сʱ������8Сʱ�ƻ�Ծ���ӳ�����Ծ���ַ�3���Σ�����Ǽ��ٽΣ���ָ�ӹ�������3cm��4cm��Լ��1.5��2Сʱ�������������б�Σ���ָ�ӹ�������4cm��9cm���ڲ���ͼ����ʾ��б�������ߣ�Լ2Сʱ������Ǽ����Σ���ָ�ӹ�������9cm��10cm����30���ӣ�Ȼ�����ڶ����̡�
����������������¶�½��ٶȿ�ͨ����������������ȷ����̶ȡ�
[��]��ָ���
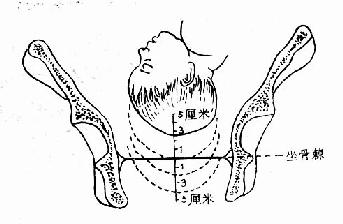
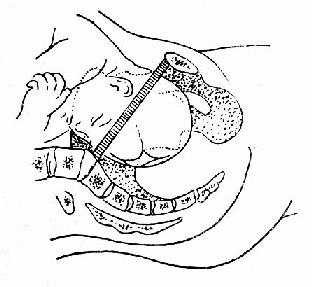
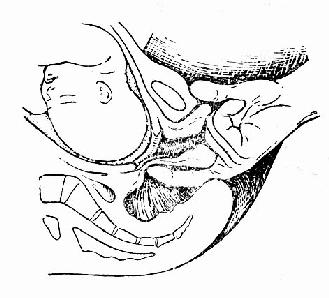
������һ����ָ��鼰Ŀ�ġ��ٲ�����̥���Ρ�����ǿ�ȡ����̽�չ�������ʱ�ڹ���ʱ�и�ָ��飬�������˹��ࡣ�������ٲ����ڸ�4Сʱ���һ�Σ�������������Ƶ��������̡��ز���˽����Ӳ�ȡ������ų̶ȡ��Ƿ���Ĥ������ǻ��С��̥��¶��̥λ����¶�½��̶ȡ���¶�½��̶������Ǽ�ƽ��Ϊ���������Դ�Ϊ��O���㡣�ڼ���1cm�ߡ��C 1��������1cm��Ϊ��+ 1�����������ƣ�ͼ60��������ͷ�����ڼ�ƽʱ����ʾ��ͷ����������ͨ��������ڣ����νӣ�ͼ61�����ڴ������̥��������������⡣
ͼ60��̥ͷ�ߵ͵��ж�
ͼ61 ̥ͷ���νӡ�ʾ��ͼ
������������ָ��鷽���������ֽ���������ڣ�ʳָ����ָ�ף�պ����ˮ�����ͣ���������ֱ����ʳָ�������ϣ���ֱ��ǰ�ڴ�̥����¶����ͼ62������Ϊͷ��Ӳ�������������治��������¶�����븽������һԲ�ΰ��ݣ����ش������ݱ�Ե���ܹ��ƹ��ڵĿ���̶ȣ�ͼ63�������ڿ�ȫ����ָ����ܼ�̥����¶������Ĥ�ң���������������Ե�����в�ǰ��Ѫ�ߣ��ɸز顣
ͼ62 ��ָ���
ͼ63 ���ش������ڱ�Ե�����ƿ���̶�
[��]�������
�����ٲ�����ز鲻�����������������ɽ���������飬�����������������������Ⱦ��
����1����ʱ̥ͷ���νӣ���ͨ������������˽������״���ھ���С��
����2���ز鲻��ȷ��̥λ���������ų̶ȣ�
����3��Ѱ��̥��������Ϣԭ��
����4���ڲ�ǰ������Ѫ�����ԭ���ߣ�
����5���ھ�������ǰ��
������4����Ĥ��̥Ĥ���ڵ�һ����ĩ�������ڽ���ȫ����ʱ��Ȼ���ѣ�ǰ��ˮ��������Ĥʱ��Ӧ������̥�ģ����۲���ˮ����״����ɫ��������¼��Ĥʱ�䡣����¶Ϊͷ����ˮ�ʻ���ɫ������̥�࣬Ӧ������������飬ע����������Ѵ����������������������ˮ������̥ͷ����δ������ߣ����Դ������и��β�̧�ߣ�Ԥ��������ѡ���Ĥ����12Сʱ��δ�����ߣ�Ӧ����������Ԥ����Ⱦ��
�����塢�ڶ����̵��ٴ�����������
������һ���ٴ����֡����ڿ�ȫ��������ǿ̥Ĥ�����ڴ�ʱ��Ȼ���ѡ���̥Ĥ��δ�ƣ������˹���Ĥ��ǰ��ˮ��������¶�½���������ǰ��ǿ���ɳ���һ�������ϣ���Ъ1��2���ӣ���¶�������������ʱѹ�������֯��ֱ���������������⣬���Ž������ſ������乬��ʱ�������ԡ�����ʱ����������������ѹ���ӣ�Эͬ������ʹ̥����һ���½���ͼ58�������Ų��̽�չ��������¡���䱡��̥ͷ����¶�������ڣ��ڼ�Ъ�ڣ�̥ͷ�����������ڣ��Ʋ�¶��ͼ64������̥ͷ˫����¶�������ڼ�Ъ�ڲ��ڻ��������Źڣ�ͼ64�����˺�����������ţ��پ�1��2�ι���̥ͷ��λ������ת��ǰ����̥���������������ˮ�������ӹ�Ѹ����С��������ƽ�ꡣ
ͼ64 ��ͷ���
�����������ĵڶ����̣������ٴ���������Ȼ�ֿ�����ʱ���輸�ι������������̥ͷ�����
����(��)�۲���̽�չ������
����1�����ܼ��̥���ʡ��ڶ����̹���Ƶ��ǿ����ע��̥��������ȱ����Ӧ����̥�ģ�һ��5��10������һ�Σ���Ҫʱ��̥����Ǽ�⡣�����쳣��Ӧ�跨Ѹ�ٽ������䡣
����2��ָ���������������ڿ�ȫ��ָ���������������������Ӹ�ѹ����ֹ��������������������Ӱ����̽�չ�����ڶ������ӳ���ӦѰ��ԭ�����ȡ��ʩ�������䣬��ֹ̥ͷ������ѹ��
����3���Ӳ��������������ڿ�ȫ������������������4��5cm��Ӧ�������������������ýӲ������������������չ�Ͽ��ߣ�Ӧ�ʵ���ǰ��������
��������ȡ����ʯλ����������ˮ���¿�ˮ��ϴ�������飨ͼ65����Ҳ���÷���ˮ���¿�ˮ��ϴһ�����1��1000�½������Һ��ϴ������Ȼ���������ȸ����£���֮���Ǵ��ȣ������¸���¶���������������߰�����������ϴ�֡������ס��������º������̺���������������
����4.�Ӳ�����֤̥����ȫ�������ֹ�������ˡ��Ӳ�Ҫ���ǣ���������ͬʱ��Э��̥ͷ��������̥ͷ����С���ߣ�����ǰ�Ѿ����ڹ�����Ъ�ڻ���ͨ�������ڡ�
ͼ65 ������ ��ϴ˳��
��������ʱ������վ�ڲ����Ҳࡣ��̥ͷ����¶��������ʱ����̥Ĥδ�ƿ���Ѫ��ǯ����̥Ĥ����̥ͷ��¶ʹ����������չ��ʱ��Ӧ��ʼ�����������������������ǣ��ڻ���������һ�����������Ӳ��ߵ�����֧���ڲ����ϣ�Ĵָ��������ָ�ֿ������û��ڶ�ס��������ÿ������ʱӦ������ѹ��ͬʱ����Ӧ������ѹ̥ͷ������Э��̥ͷ�����ͻ����½���������Ъ�ڱ��������������Է��ɣ�����ѹ�ȹ����������ˮ������̥ͷ�����ڳܹǹ���¶��ʱ������ӦЭ��̥ͷ���졣��ʱ������ǿ��Ӧ�������ſڹ�������ѹ���ã��ò����ڹ�����Ъ��������������ʹ̥ͷ���������̥ͷ�����������Ӧע�Ᵽ����������Ҫ�������̥�硣���������ԱǸ�����ѹ�������ڱ��ڵ�ճҺ����ˮ��Ȼ��Э��̥ͷ��λ������ת��ʹ̥��˫�羶��������ǰ����һ�¡����ֽ�̥������������ѹ��ʹǰ���Գܹǹ������������֮��������̥����ʹ���ӻ���ǰԵ���������˫����������ַ��ɷ��ɣ����˫��Э��̥�弰��֫����Բ�λ�����ͼ66-69����

ͼ66 ��������
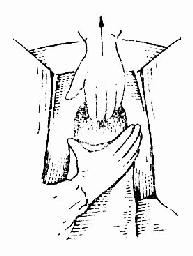
ͼ67 Э����ͷ�������
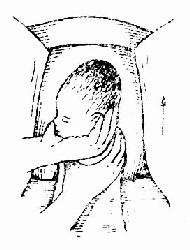
ͼ68 ��������ͷ��ת�����ǰ�磬���ֱ�������
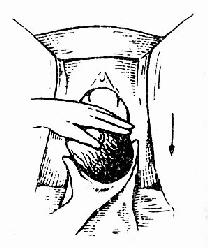
ͼ69 �����磬ע�Ᵽ������
������̥ͷ���ʱ��������ƾ�һ���ҽ��ɣ������ֽ����˳̥�����»��̥ͷ���¡�������ƾ����������������ϣ�����������Ѫ��ǯ����һ�μ�ס���м��������ע�ⲻҪ�˼�̥�����������ɽ������Э��̥�������ͼ70����
����5���������
���������������Ͻ�����̥����������ϴ���ʱ�ɷ����������ˡ���Ҫ����ʱ���п�������������̥������������ɷ�ֹ������Ĵ�������ɵ�����ɳ۵Ⱥ���֢���п����˿ڱ�Ե���������������ڶԺϣ�����Ҳ�Ϻá�
������1���п�ָ��
�����ٻ����������п���������������˺���ߡ�
�����ڵڶ����̹���������̥��������Ϣ��Ѹ������ߡ�
��������λ�����������������ǯ������������Լ��������ˣ��ȡ�
������2���п���λ
�������в��У���ʱ�������п���ͼ71����
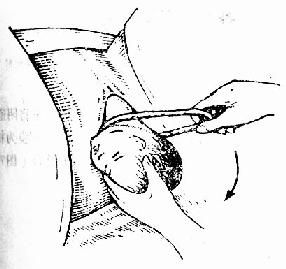
ͼ70����ƾ���ͷ������
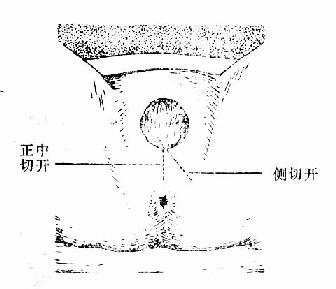
ͼ71�����п���λʾ��ͼ
�����ٻ������п����Ի����������������Ҳ����ǽ�ڷ���������������߳�45��60��ǣ��������пڳ�3��4cm��
�����ڻ��������п����ڻ����������п����пڳ�2��3cm���ŵ��Ƿ�ϼ�㡢�������ã����籣�����ã�����������������Ȼ���˺�ѵ�Σ�ա�
������3����������
��������������˫��ֲ���������������������ͼ72��73������С�Ļ����п����ֲ����ɡ�
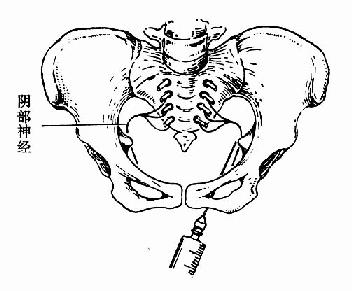
����������һ�ֵ�ʳ���ж�ָ�������ڴ������Ǽ�����һ�ֳֽ���20��22�ų���ͷ����Ͳ�������ǽ�������������λ��Ƥ�����룬����һƤ��Ȼ�������Ǽ�������룬ֱ�������·���ע��0.5%��1%ū������Һ10ml�������п���ΧƤ����Ƥ����֯�����������ν�����������Ҫʱ�ɴ������ڽ��룬���״ﵽ���Ǽ���
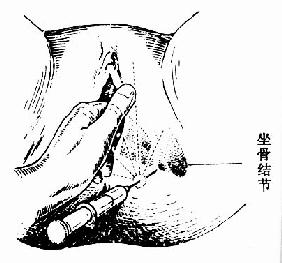
�������п����п�ʱ��Ӧ�ڶ�ͷ¶��������Լ5��6cmֱ��ʱ���С��п��������ɲ���Ҫ��ʧѪ��������ʧȥ�п������塣����������ʳ���ж�ָ����̥����¶����������֮�䣬��ָ��չ����ʹ������¡��Ȼ���ñ�����������ͨ����������ͼ74������������ɴ��ѹ��ֹѪ����Ҫʱ����ֹѪ��
ͼ72�����Ǽ��ڲ��·�ע������ҩ
ͼ73���������������������� ������������ʾ��ͼ
�����۷�ϡ���������ָ�ֿ��������ҵ��пڴ�Ե�Ķ�����Լ0.5cm����ʼ��ϡ��Ƚ�����ճĤ��ճĤ����֯��0�Ÿ��Ƴ��������������ߡ���ϻ��Ϸ���������ڣ��Դ�ŮĤΪ��־��Ȼ�����֯��2��3���Ϸ�ϣ������˿�߷�Ƥ���ó�����Ƥ��������ϣ�ͼ75��77�������ע�⽫��֯���룬��Ҫ����������������ǻ�������Ѫ���γ�Ѫ�ס�
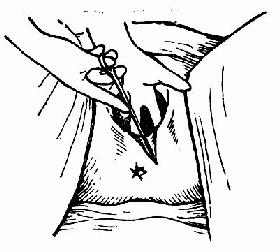
ͼ74 ���� �� �п�
����6������������
������1��������������̥�������̥������ƽ̨�ϣ���ʱ����������̵�������������ǻ����ǻ��ճҺ����ˮ�����ⷢ�����뵼����������Ϣ����������������������ճҺ����ˮȷ���������������ʱ��������������������״���������������������������ʾ�������ѳ�ͨ��
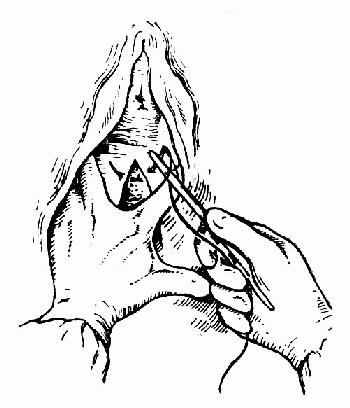
ͼ75 ��ʼ������ճĤ
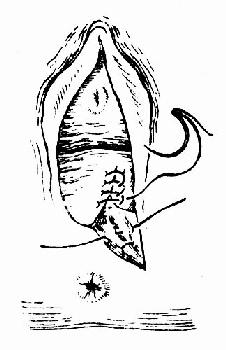
ͼ76 ������������֯
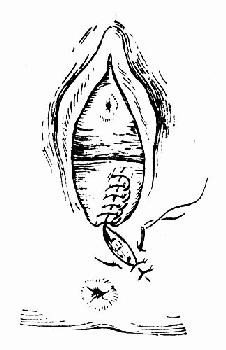
ͼ77 ��Ƥ
������2�����������������������֮��������ֹѪǯ��ס���������ǯ֮����ϡ���75%�ƾ���������������ô�˿����������0.5cm����һ����Ȼ������һ����ͼ78����ע��Ҫ�������Է����ѳ�Ѫ����Ҳ���������������⽫����նϡ�����ھ����0.5cm��������жϣ�����Ϳ��2.5%�������ƾ�����Ϳ20%���������Һ��ע����Ϳ����ΧƤ���ϣ������������ɺ���ɴ�����ǣ��������������

ͼ78 ���� ���

ͼ79 �������
ͼ79 ������оƤȦ���������ʾ��ͼ
A С��Ƥ�ܼ���СƤȦ����˿�ߡ��� b СƤȦ����ֹѪǯ����ǯ�����
��c ��ƤȦ���ƹ�ֹѪǯ��ס��� d ���ս������
e ���ϡ����ñ��������
��������������������о��ƤȦ��������������������Ч������ͼ��ͼ79���������г�������оС��Ƥ�ܼ���Լ2mm����С��ƤȦ������˿����ǣ���á�����ʱ�Ƚ���ƤȦ����ֹѪǯ�ϣ�ǯ��������жϺ�����ƾ���������ƤȦ���ƹ�ֹѪǯ�����˿�ߣ����������������á�
������3��Ԥ������Ĥ������0.5%��ù���۸���Ϳ��, ����0.25%��ù����5%��������Һ����,Ԥ���������۽�Ĥ��,�������ܾ��Խ�Ĥ�ס�
������4��Apgar�����ּ������� ������Apgar�����ַ������ж�������������Ϣ����Ϣ�����س̶ȣ����Գ�����һ����ʱ�����ʡ��������������������䡢Ƥ����ɫ5������Ϊ���ݣ�ÿ��Ϊ0��2�֡�����10�֣���������������7��9��Ϊ�����Ϣ����һ�㴦����4��7��Ϊ�ж���Ϣ����������������������������4������Ϊ�ض���Ϣ����������ȣ������������Ϣ�½ڣ���7������Ӧ�ڳ�����5���������֡�
������5������������ǰ�����Ҵ��������������������ӡ��ָӡ�������������ϣ�ϵ�ѱ����������Ա����ء�����ʱ�䡢ĸ�������ʹ��ŵ������������������������Ӥ���ң�����������飬�����ٲ����ء�������ͷ����ע���������Ƿ���죬���������Ƿ�������ڼ��ͷ��������¶��̥ͷ��Ϊ��Ӧ������״��������̥ͷ���Ρ���̥ͷ�ڹ����ڽϳ�ʱ��ѹ�ȣ���ͷƤ����֯�ɷ����ֲ�ˮ��Ʋ���������1��2������Ȼ���ˡ������Ŵ�С�����Ŷȣ��ۼ���ġ��Ρ��Ρ�Ƣ����֫������ע���������˵ȣ���ע�������Σ��紽�ѡ���ָ��ֺ���������������ڷ��ȡ�
������Apgar�����ַ�
���� |
Ӧ�� �� �� |
0 �� |
1 �� |
2 �� |
| ÿ�������� �� �� ������ ������ Ƥ����ɫ |
0 0 �ɳ� ���� �ڴ����ϡ�ȫ���� |
����100�� dz���Ҳ����� ��֫���� ��Щ���� ���ɺ죬��֫�� |
100�μ����� �� ��֫� ���������� ȫ������ |
���������������̵��ٴ�����������
������һ���ٴ�����
����̥��������ӹ�ǻ�ݻ�ͻȻ������С��̥�̲�����Ӧ��С�����ӹ��ڷ�����λ�����롣�������Ѫ���γ�̥�̺�Ѫ�ס������ӹ��������������Ӱ����������ʹ̥����ȫ������ų���ͼ80����
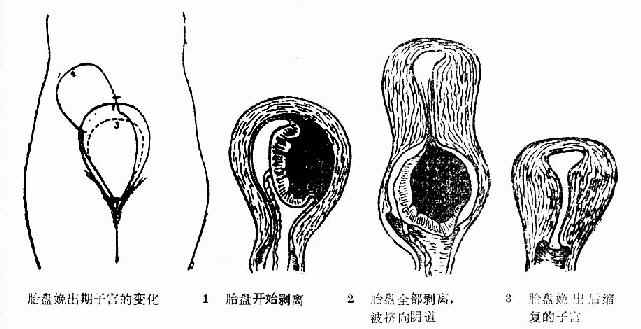
ͼ80 ̥���������
����������̥�̰�������
����1���ӹ���������Ӳ�������խ�䳤��������̥�̱���������¶����¹���������
2������ѪҺ��������������
3��¶�����������������ѳ���
4����ѹ���ɼ�����������ӣ���һ����ѹ�ɱƳ�̥�̡�
��������������
����1��Э�����̥�̡���ȷ����̥����������Լ��ٲ����Ѫ�ķ����ʡ��������м���̥����δ��ȫ����֮ǰ�����ְ��ࡢ��ѹ�ӹ��ס���ǣ���������������̥�̲��ְ������Ѫ�������������������ӹ��ڷ���
������ȷ��̥������ȫ����ʱ���ӹ���ʱ��������ס�ӹ��ף�Ĵָ�����ӹ�ǰ�ڣ�������ָ�����ӹ���ڰ�ѹ�ӹ��ײ���ͬʱ�������������Э��̥���������̥�������������ʱ���Ӳ�����˫����ס̥�̣���һ��������ת����������ǣ����Э��̥Ĥ���������ų���ͼ81��82��������̥Ĥ�ų������У�����̥Ĥ���ֶ��ѣ�����Ѫ��ǯ��ס�϶ˣ��ټ�����ԭ������ת��ֱ��̥Ĥ��ȫ�ų���̥��̥Ĥ�������Ħ�ӹ��̼������������ٳ�Ѫ���繬�����ѣ���ע�乬������������Ѫ����
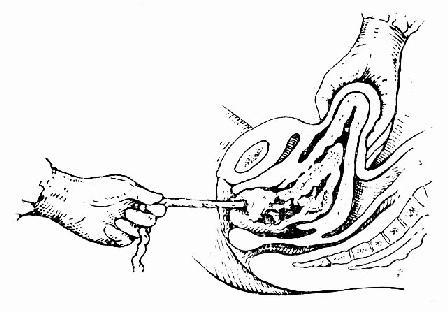
ͼ81 һ���ᰴ����,��һ������ǣ�����, ���̥��
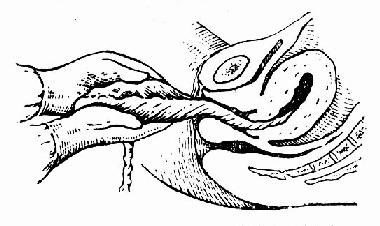
ͼ82��һ��������ת̥��,ʹ̥Ĥ����������
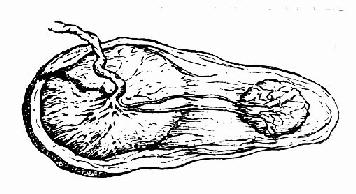
����2�����̥��̥Ĥ����̥�̸�ƽ��ĸ�������ϣ�ע���Ҷ�ܷ�Ժϣ�����ȱ��Ȼ��̥Ĥ���𣬼���Ƿ�������ͬʱע�������쳣Ѫ��ͨ��̥Ĥ������Ѫ�ܶ϶��ߣ�˵�������С���̥�̡������ڹ��ڣ�ͼ83������̥�̲��������̥Ĥ�������������������£�ͽ�ֻ�����е���빬ǻȡ�����Է������Ѫ���Ⱦ������С����̥Ĥ���������ڲ���ʹ�ù�����������Ȼ�ų���
 ��
��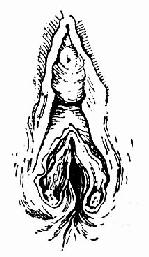
ͼ83̥�̼���̥�̡���ͼ84��Ȼ���˺��
����3���������˵Ĵ������������������ڼ�������������������Ӧ�������������������������ˣ��������ˣ�Ӧ������ϡ��������˰��̶ȷ����ȣ�
������ȡ�ճĤ��Ƥ������
������ȡ����������
������ȡ�������Լ�����ѣ������漰ֱ��ǰ�ڣ�ͼ84����
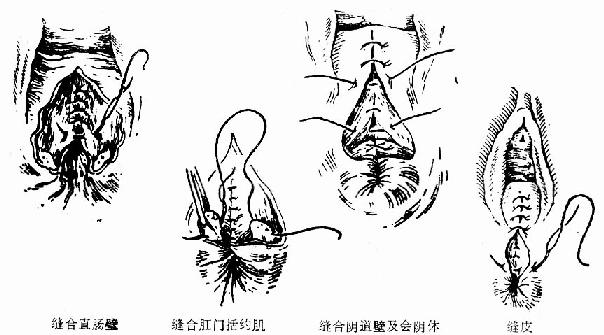
������Ȣ�Ȼ������˵ķ�Ϸ�����ͬ�����п���ķ�ϡ�������Ӧ���巶Χ����Χ��֯�Ĺ�ϵ�������ʹ�ϵ��ϡ�
������Ȼ������˵Ĵ�����
��������00�Ÿ��Ƴ��߷��ֱ���ڣ�����ճĤ����Ȼ���ҳ������ĸ�����Լ���϶ˣ���1�ų���Ϸ��2��3�룬������8���ַ�ϣ�����0�Ż�1�ų��߷������ճĤ�������壬�����˿�߷�Ƥ��ͼ84�����������
ͼ85 ��Ȼ���˺����
����ù�ص�Ԥ���˿ڸ�Ⱦ������������ʳ3��4�գ�ѻƬ��0.5��1.0ml��ÿ��2��3�Σ�����4��5�գ���������ÿ����Һ��ʯ��10��15ml����������ʹ�����㡣һ����������ߣ�Ӧ�ȴӸ���ע��������ֲ����30ml�������ű㣬��5��6����Ƥ�����ߡ�
����4������۲졡����Ӧ���й۲��ӹ���������Ѫ����������쳣��2Сʱ����ͻز��ҡ�����24СʱӦ��ʱע���쳣�������Ҫ�dz�Ѫ���ij��֡�